
Послеоперационная боль различной интенсивности возникает как после минимальных амбулаторных вмешательств, так и после высокотравматичных многочасовых операций1.
Послеоперационная боль — это не просто острый болевой синдром, это еще и сильный триггер хирургического стресс-ответа, который вызывает активацию вегетативной нервной системы и оказывает негативное влияние практически на все жизненно важные органы и системы1:
Тахикардия, гипертензия, повышенное периферическое сосудистое сопротивление, увеличение потребности миокарда в кислороде, ишемия миокарда, снижение периферического кровотока (фактор риска образования тромбов в сосудах нижних конечностей);
Угнетение моторики желудочно-кишечного тракта, повышенный риск транслокации кишечной флоры;
Риск формирования хронического послеоперационного болевого синдрома вследствие сенситизации структур центральной нервной системы на фоне интенсивной острой боли;
Повышение мышечного тонуса, иммобилизация (фактор риска тромбозов глубоких вен нижних конечностей).
Таким образом, лечение болевого синдрома и воспаления является важнейшим фактором ухода за пациентами после операции2.
Перейти к разделу
Виды НПВП для купирования послеоперационной боли
Для лечения послеоперационной боли применяют НПВП. Они эффективны и удобны в использовании, но могут вызывать серьезные осложнения — прежде всего, со стороны желудочно-кишечного тракта (ЖКТ), сердечно-сосудистой системы (ССС) и почек. Выраженность побочных эффектов НПВП обусловлена преимущественно селективностью к циклооксигеназе 2 (ЦОГ-2), а также физико-химическими свойствами различных препаратов3.
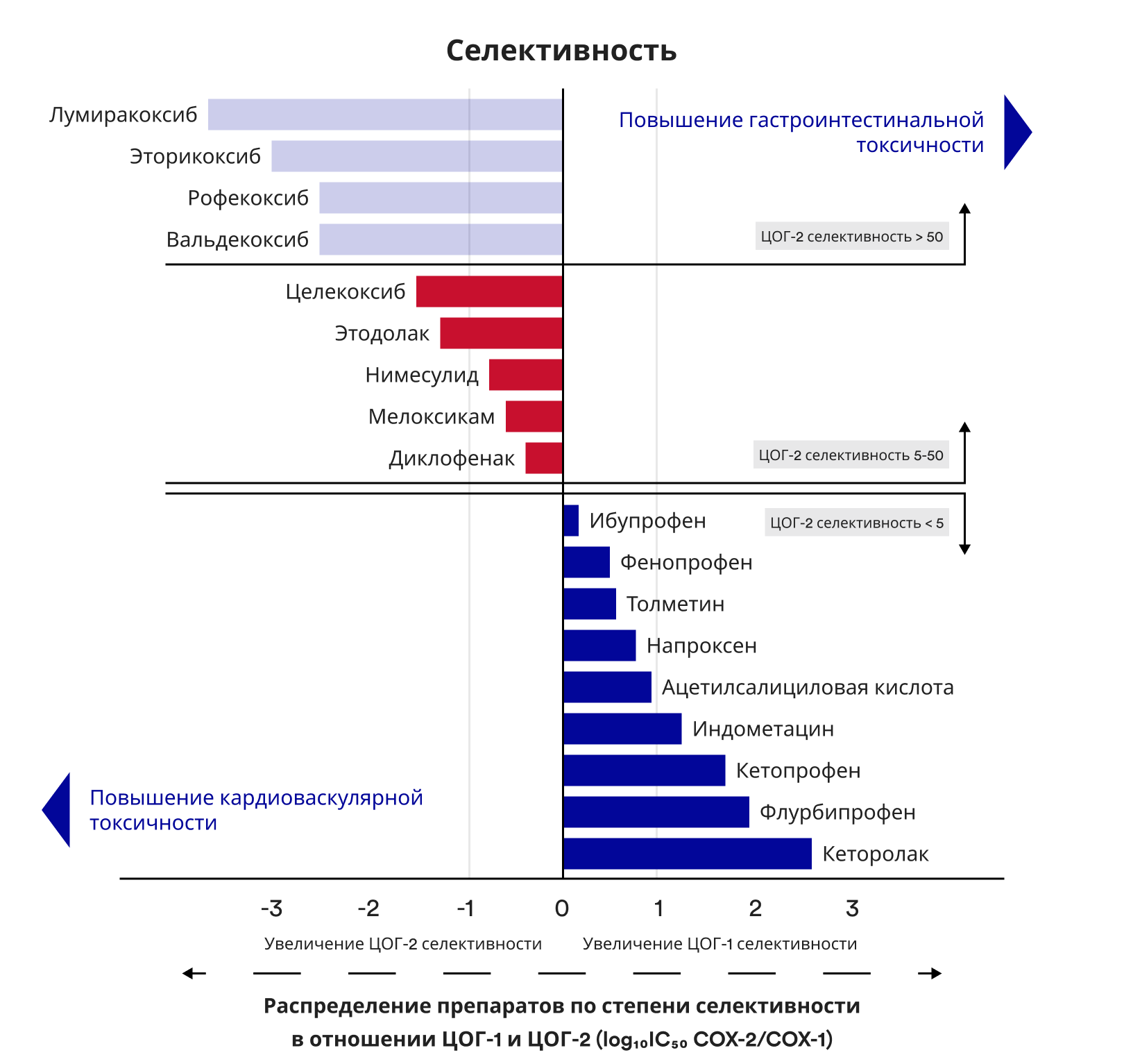
Рис.1. Распределение НПВП по степени селективности в отношении ЦОГ-1 и ЦОГ-2 (Wamer et al. FASEB J. 2004,18: 700-804 [27])
По данным российских и зарубежных исследований, не менее 40-50% случаев острых кровотечений из верхних отделов ЖКТ, потребовавших эндоскопического или хирургического гемостаза, связаны с приемом НПВП4-7. Однако у разных препаратов существуют значимые отличия в степени риска.
Важно, что побочные эффекты для желудка могут быть уменьшены путем приема гастропротекторных средств, прежде всего ингибиторов протонной помпы. При наличии у больного высокого риска осложнений со стороны ЖКТ при приеме НПВП следует выбирать селективные НПВП в сочетании с ингибиторами протонной помпы8.
Тактика назначения нестероидных противовоспалительных препаратов (НПВП) при высоком риске осложнений со стороны желудочно-кишечного тракта (ЖКТ)8.
АСК — ацетилсалициловая кислота;
ИПП — ингибиторы протонной помпы.
Прием НПВП способен оказывать негативное влияние на ССС, причем медицинское и социальное значение этой патологии не меньше, чем у осложнений со стороны ЖКТ9.
Проблема осложнений представляется особенно серьезной с учетом того, что большинство «потребителей» НПВП — люди пожилого возраста, имеющие коморбидные заболевания.
Наибольшая степень риска сердечно-сосудистых заболеваний, инфаркта миокарда наблюдалась при приеме эторикоксиба, рофекоксиба, этодолака, наименьшая – при лечении напроксеном10,11.
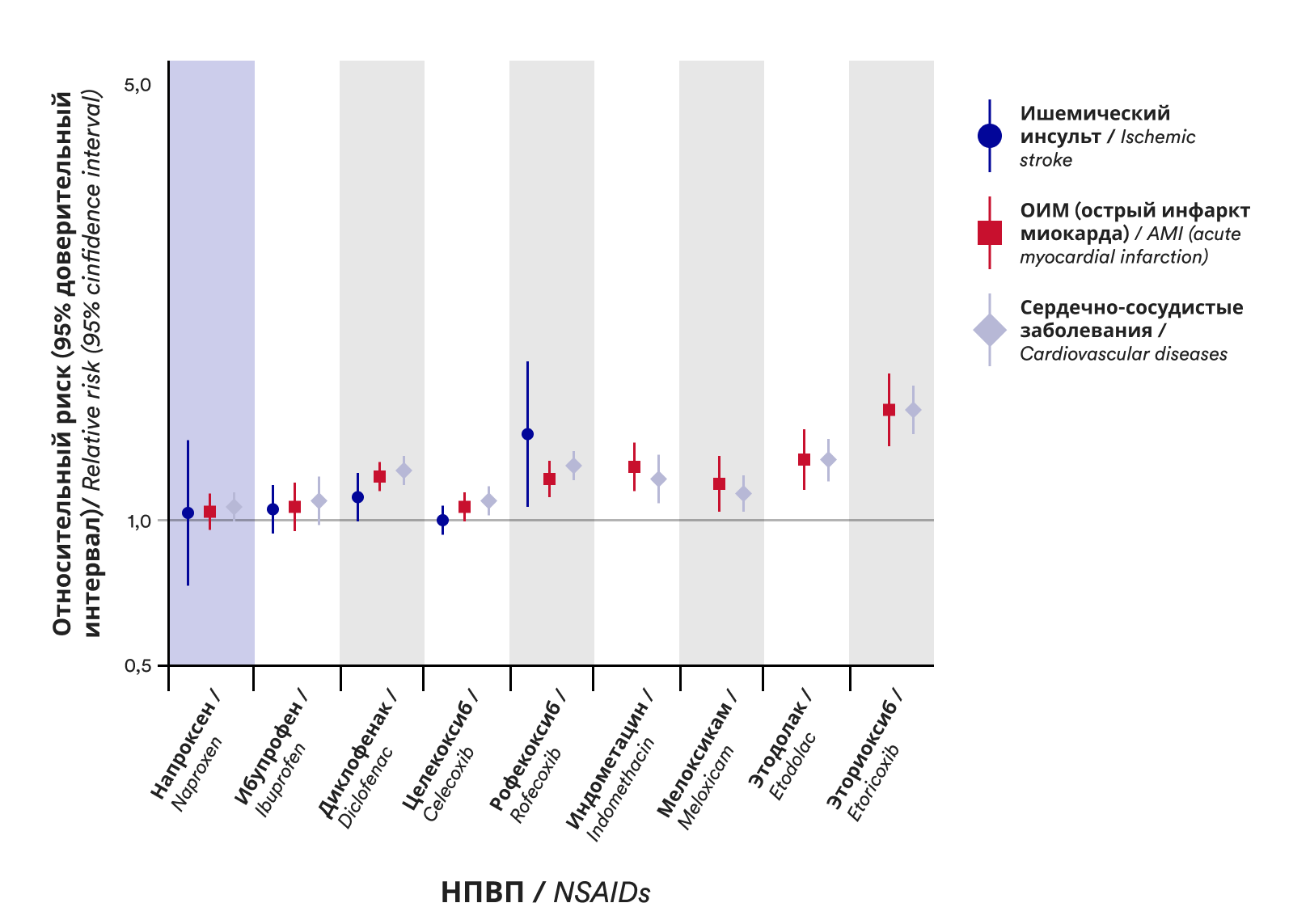
График.1. Суммарный относительный риск инфаркта миокарда, ишемического инсульта и комбинированных точек со стороны сердечно-сосудистой системы для отдельных нестероидных противовоспалительных препаратов (НПВП) по сравнению с неиспользованием НПВП на основании данных метаанализов12;
Согласно клиническим рекомендациям, при очень высоком сердечно-сосудистом риске противопоказаны любые НПВП. При умеренном и высоком риске предпочтительно назначение препаратов с наименьшим риском для ССС – таких как напроксен8.
Безопасность напроксена
При выборе НПВП для купирования послеоперационной боли требуется очень осторожный подход. Эффективные, относительно безопасные и доступные безрецептурные НПВП могут рассматриваться в данной ситуации как препараты выбора.
Одним из наиболее популярных в мире представителей безрецептурных НПВП является напроксен. В настоящее время этот препарат известен практикующим врачам прежде всего как представитель группы НПВП, обладающий наименьшим риском кардиоваскулярных осложнений13,14. Этот факт подтверждается множеством клинических и популяционных исследований, а также соответствующим метаанализом15.
Напроксен используется для лечения различных болезненных состояний, включая послеоперационную боль16.

Метаанализ 15 рандомизированных, двойных слепых исследований применения одной дозы напроксена взрослыми со средней и сильной постоперационной болью (всего 1509 пациентов) подтвердил безопасность применения напроксена. Не было обнаружено статистически значимой разницы в количестве нежелательных явлений при применении напроксена или плацебо16.
Эффективность напроксена
Помимо очевидного преимущества в профиле безопасности напроксен является эффективным анальгетиком, который может с успехом применяться для контроля как острой, так и хронической боли.
Так, в рандомизированном, двойном слепом, параллельно-групповом исследовании была продемонстрирована эффективность напроксена, сравнимая с рецептурными НПВ.
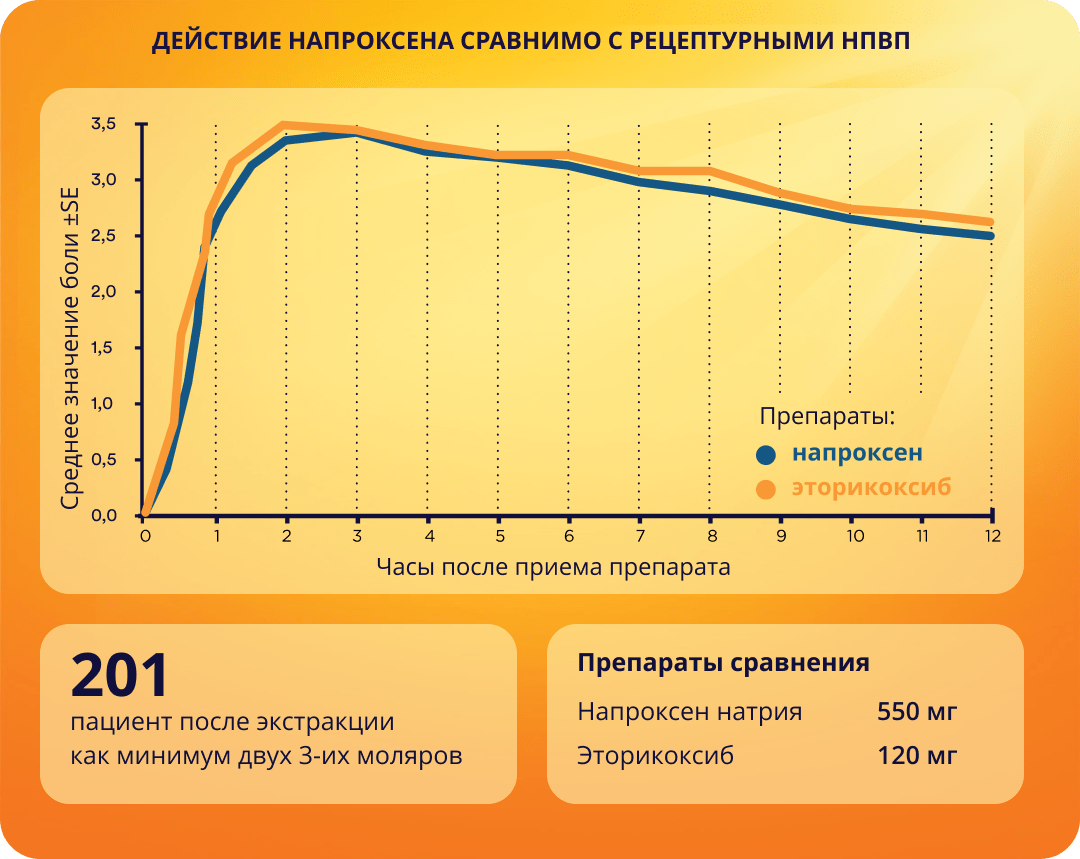
Выводы:
обезболивающая и противовоспалительная эффективность напроксена сопоставима с рецептурными обезболивающими средствами17.
Результаты многих клинических исследований доказали эффективность напроксена во всех клинических ситуациях, в которых целесообразно применять НПВП, — от мигрени до хирургической боли.
Важно отметить, что кратковременное (до 5 дней в соответствии с инструкцией) применение напроксена ассоциируется с очень низким риском лекарственных осложнений и не требует специального врачебного контроля, поэтому может осуществляться в рамках «ответственного самолечения» пациента. Конечно, при рекомендации напроксена больным следует учитывать все факторы риска и противопоказания, отмеченные как в национальных рекомендациях по применению НПВП, так и в инструкции фирмы-производителя.
НПВП — нестероидные противовоспалительные средства;
АСК — ацетилсалициловая кислота;
ИПП — ингибиторы протонной помпы;
ЖКТ — желудочно-кишечный тракт;
ОИМ — острый инфаркт миокарда;
РКИ — рандомизированные клинические исследования;
ССС — сердечно-сосудистая система.
Ссылки
- 1. Овечкин А.М., Баялиева А.Ж., Ежевская А.А., Еременко А.А., Заболотский Д.В., Заболотских И.Б., Карелов А.Е., Корячкин В.А., Спасова А.П., Хороненко В.Э., Уваров Д.Н., Ульрих Г.Э., Шадрин Р.В. Послеоперационное обезболивание. Клинические рекомендации. Вестник интенсивной терапии им. А.И. Салтанова. 2019;4:9–33.
- 2. Weisman S. Naproxen for post-operative pain //Journal of Pharmacy & Pharmaceutical Sciences. – 2021. – Т. 24. – С. 62-70.
- 3. Wamer et al. FASEB J. 2004, 18: 790-804.
- 4. Шостак Н.А., Рябкова А.А., Савельев В.С., Малярова Л.Н. Желудочно-кишечное кровотечение как осложнение гастропатий, связанных с приемом нестероидных противовоспалительных препаратов. Тер. Архив, 2003, №5, 70-74.
- 5. Евсеев М.А. НПВП-индуцированные гастродуоденальные язвы, осложненные кровотечением. Русский медицинский журнал, 2006, №15, 1099-1107.
- 6. Гельфанд Б.Р., Проценко Д.Н., Бабаянц А.В., Каратеев А.Е.Острые кровотечения из верхних отделов желудочно-кишечного тракта: от эпидемиологии до формирования концепции консервативной терапии. Инфекции в хирургии, 2013, № 4, 11-17.
- 7. Harirforoosh S., Asghar W., Jamali F. Adverse Effects of Nonsteroidal Antiinflammatory Drugs: An Update of Gastrointestinal, Cardiovascular and Renal Complications. J Pharm Pharm Sci 2013,16(5), 821 - 847.
- 8. Каратеев А.Е., Насонов Е.Л., Ивашкин В.Т. и др. Рациональное использование нестероидных противовоспалительных препаратов. Клинические рекомендации Научно-практическая ревматология. 2018;56(Прил. 1):1–29.
- 9. Насонов Е.Л. Анальгетическая терапия в ревматологии: путешествие между Сциллой и Харибдой. Клин фармакол терапия. 2003;12(1):64-69.
- 10. Varas-Lorenzo C., Riera-Guardia N., Calingaert B. et al. Stroke risk and NSAIDs: a systematic review of observational studies. Pharmacoepidemiol Drug Saf 2011;20(12):1225–36.
- 11. McGettigan P., Henry D. Cardiovascular risk with non-steroidal anti-inflammatory drugs: systematic review of populationbased controlled observational studies. PLoS Med 2011;8(9).
- 12. Varas-Lorenzo C., Riera-Guardia N.,Calingaert B. et al. Myocardial infarction and individual nonsteroidal antiinflammatory drugs meta-analysis of observational studies. Pharmacoepidemiol Drug Saf 2013;22(6):559–70.
- 13. Brutzkus JC, Shahrokhi M, Varacallo M. Naproxen. 2020 May 24. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2020 Jan.
- 14. Angiolillo D., Weisman S. Clinical Pharmacology and Cardiovascular Safety of Naproxen. Am J Cardiovasc Drugs. 2017 Apr;17(2):97-107.
- 15. Bhala N, Emberson J, Merhi A, et al. Vascular and upper gastrointestinal effects of non-steroidal anti-inflammatory drugs: meta-analyses of individual participant data from randomised trials. Coxib and traditional NSAID Trialists' (CNT) Collaboration. Lancet. 2013 Aug 31;382(9894):769-79.
- 16. Derry C. et al. Single dose oral naproxen and naproxen sodium for acute postoperative pain in adults. Cochrane Database Syst Rev 2009 Jan 21.
- 17. Малмстром К., Коти П., Коуглин Х., Десджардинс П.Дж. Рандомизированное, двойное слепое, параллельно-групповое исследование, сравнивающее обезболивающее действие эторикоксиба с плацебо, напроксеном натрием и ацетаминофеном с кодеином с использовании стоматологической модели боли. Клинический Журнал Боли 2004; 20(3): 147-155.
RU-MTR-2200047