Послеоперационные осложнения у курящих пациентов. В поисках решения

Постоперационная смертность
Ежегодно во всем мире оперативным вмешательствам подвергаются около 313 млн пациентов1. Несмотря на все успехи современной медицины, постоперационная летальность занимает третье место в структуре смертности2.
Вероятность возникновения послеоперационных осложнений достигает 18% даже при плановых оперативных вмешательствах3. Послеоперационные осложнения увеличивают затраты на лечение3,4, снижают ожидаемую продолжительность и качество жизни3.
Гарантировать полную безопасность пациента невозможно, но не стоит забывать о факторах, способных повысить вероятность неблагоприятного исхода.
Курение — важный фактор негативного влияния на исход
В случае хирургического лечения курение может негативно повлиять на клинический исход и значимо повысить риск осложнений.
Влияние курения на клинические исходы у пациентов, перенесших оперативное вмешательство:
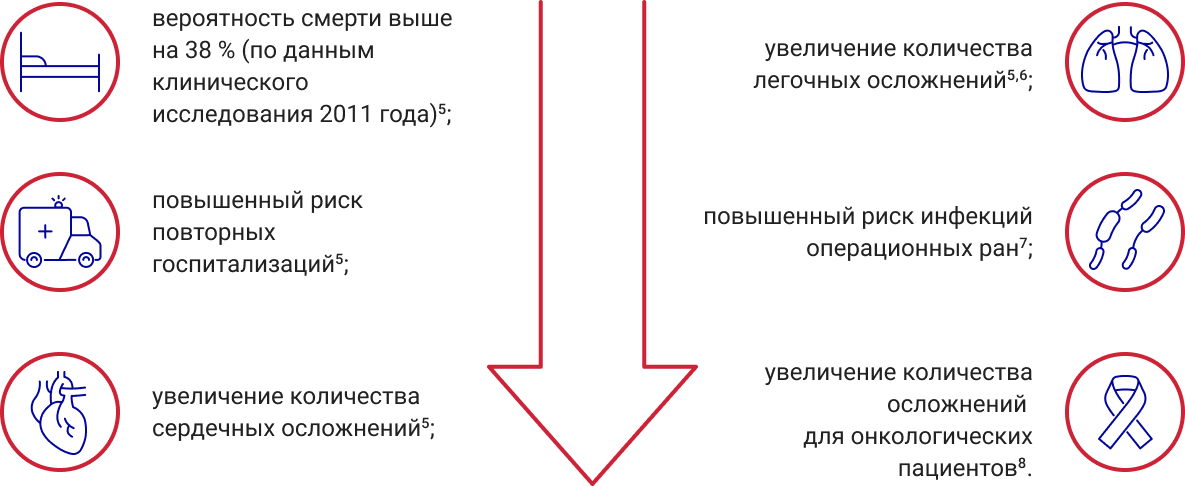
Результаты и анализ исследований
Авторы исследования CASS (Coronary Artery Surgery Study) наблюдали за пациентами, перенесшими операцию коронарного шунтирования, в течение 11,2 лет. Их целью было сравнить выживаемость в группах курящих и некурящих9.
У курящих пациентов исследователи зарегистрировали больше серьезных сердечно-сосудистых событий, включая инфаркт миокарда, более частые госпитализации и рецидивы стенокардии9. Выживаемость у некурящих пациентов была значительно выше (ОШ = 1,73). Даже те, кто отказался от курения лишь перед операцией, имели более высокую 10-летнюю выживаемость: 80% среди экс-курящих против 69% у курящих больных9.
Согласно данным нескольких зарубежных исследований из Кокрановской библиотеки, мероприятия по борьбе с курением до операции, обеспечивающие любой тип поддержки, в том числе брошюры, краткие советы, консультации, лекарства, такие как никотинзаместительная терапия (НЗТ) и комбинация различных методов, способствуют краткосрочному отказу от курения и могут снизить послеоперационные осложнения10.
Сравнение послеоперационных осложнений в группах хирургических больных10
| Авторы исследований |
Количество пациентов |
Период воздержания |
Осложнения в группах, % | |
|---|---|---|---|---|
| Опытная | Контрольная | |||
| Møller, 2002 | 120 | За 8 недель до операции | 18 | 52 |
| Thomsen, 2003 | 360 | За 3 недели до операции | 41 | 43 |
| Sørensen, 2007 | 180 | За 4 недели до операции | 51 | 51 |
| Lindström, 2008 | 117 | За 4 недели до операции | 21 | 41 |
| Thomsen, 2010 | 130 | За 4 недели до операции | 61 | 61 |
| Shi, 2013 | 169 | За 4 недели до операции | 13,1 | 16,7 |
Есть ли смысл бросать курить перед операцией?
Оперативное вмешательство и сопутствующая анестезия вызывают повышенную нагрузку на сердечно-сосудистую систему. У курящих пациентов образующийся таким образом дисбаланс кислорода ухудшается, что может потенциально привести к гипоксемии жизненно важных органов10.
Никотин:
- увеличивает частоту сердечных сокращений и повышает артериальное давление10;
- повышает риск инфекционных осложнений11.
Однако действие угарного газа и никотина уменьшается уже после кратковременного воздержания от курения11.
Отказ от курения в течение:
улучшает иммунный ответ11;
способствует лучшему заживлению ран11;
(ориентировочно после 8 недель) — улучшает легочную функцию10.
Результаты шести рандомизированных исследований демонстрируют снижение относительного риска развития осложнений в послеоперационном периоде на 41% (95% ДИ, 15–59, p = 0,01)12 при отказе от курения. Исследователи обнаружили, что каждая дополнительная неделя воздержания от курения увеличивает данный эффект на 19%12.
По этой причине многие медицинские сообщества и организации рекомендуют в своих гайдлайнах и протоколах отказ от курения до операции:

Королевский колледж хирургов Эдинбурга5;

Национальный институт охраны здоровья и совершенствования медицинской помощи (NICE)13;

Медицинское сообщество ERAS®14.