Невропатическая боль: клинические рекомендации по диагностике и лечению Российского общества по изучению боли
С проблемой диагностики невропатической боли (НБ) сталкиваются врачи многих специальностей. Зачастую НБ негативно сказывается на качестве жизни, социальной адаптации и трудоспособности пациентов, что обусловливает высокую значимость ее своевременной диагностики и лечения.
Ниже представлены ключевые данные из клинических рекомендаций по диагностике и лечению невропатической боли.

По последним эпидемиологическим данным распространенность невропатической боли в популяции различных стран мира составляет 6–7 %, при этом периферическая невропатическая боль встречается чаще, чем центральная, и составляет 81–95 %.
На приеме у невролога пациенты с невропатической болью составляют до 18 %.
При этом очевидно, что с НБ могут столкнуться и врачи других специальностей, ведь она может возникать при:
- ревматологических заболеваниях (узелковом периартериите, ревматоидном артрите, системной красной волчанке в виде сочетанного невропатического и соматогенного болевого синдрома);
- травматических повреждениях в виде комплексного регионарного болевого синдрома (КРБС);
- вовлечении нервов, сплетений или спинномозговых корешков (классическая НБ).
НБ может наблюдаться при различных патологических состояниях и заболеваниях:
- в 25 % случаев у пациентов с СД1 и СД2;
- у 20–45 % пациентов старше 50 лет, перенесших острую герпесвирусную инфекцию (НБ, обусловленная постгерпетической невралгией);
- в 33–40 % случаев у онкологических больных, а в терминальной стадии заболевания процент увеличивается до 90;
- в среднем у 75 % больных при сирингомиелии;
- у 14–23 % больных при рассеянном склерозе;
- у 8 % пациентов, перенесших инсульт (центральная постинсультная боль).
В тоже время диагностика невропатической боли нередко представляет для лечащих врачей сложную задачу, что может быть связано с разноплановой клинической картиной и отсутствием четких диагностических критериев, а лечение должно носить комплексный и индивидуализированный характер.
Эффективность лечения во многом может зависеть от индивидуальных особенностей восприятия боли пациентом, влияния боли на профессиональные возможности, социальный и семейный статус. Все эти факторы необходимо учитывать при подборе индивидуализированной терапии.
Болевой синдром при НБ часто протекает вместе с чувствительными, локальными, автономными и двигательными нарушениями разной степени выраженности и может развиваться и сохраняться при отсутствии явного болевого раздражителя. Для НБ характерны различные расстройства поверхностной чувствительности, среди которых выделяют позитивные и негативные сенсорные симптомы.
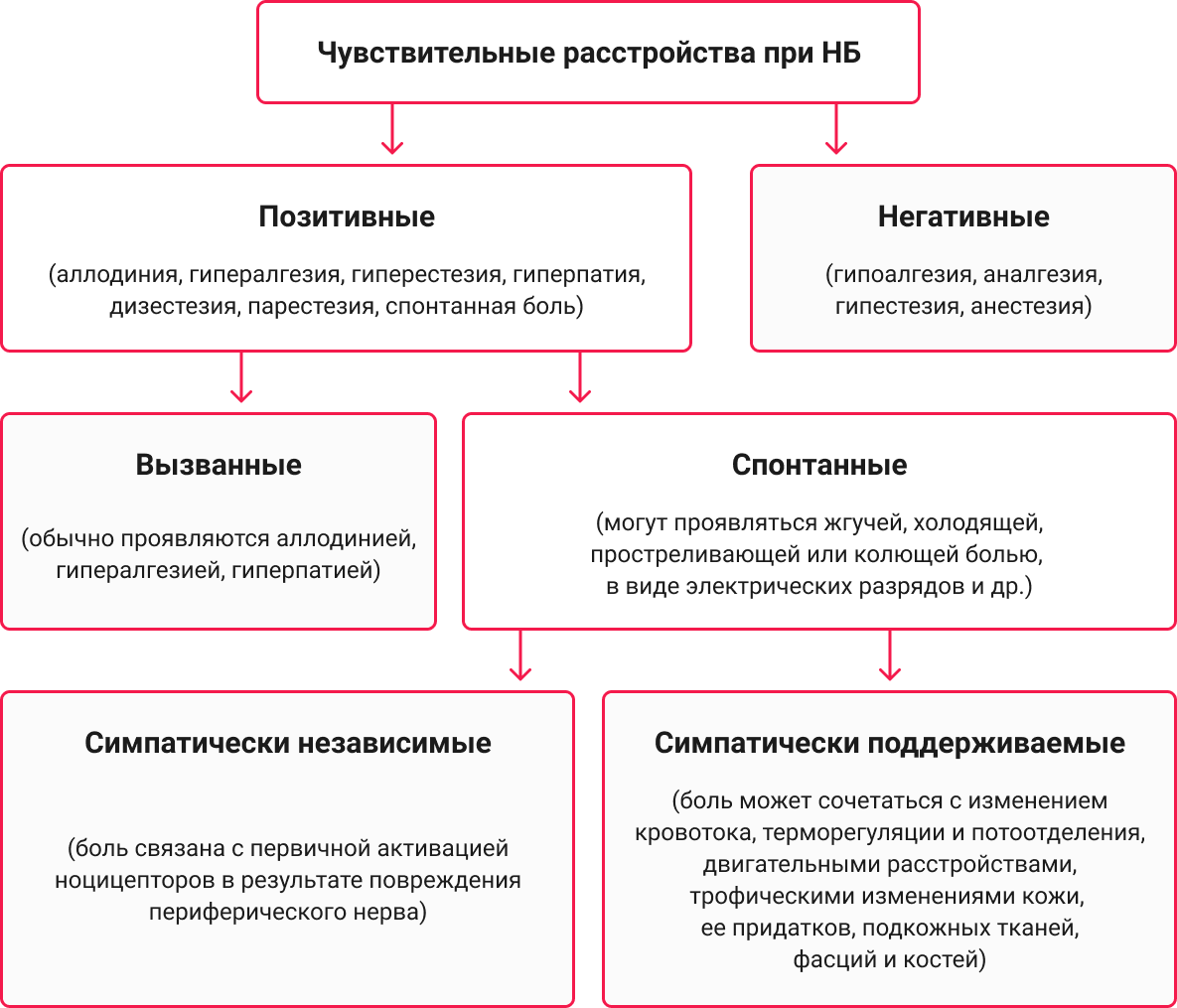
Расстройства, сопровождающие невропатическую боль:
- нарушения сна встречаются у 42–88 %;
- депрессия – у 34–60 %;
- тревога – у 25–30 %.
Именно эти расстройства в большей степени определяют значительное снижение качества жизни при хронической боли, нередко эти коморбидные состояния могут усиливать друг друга, что необходимо учитывать при назначении лечения.
Диагностика проводится в ходе клинического обследования, так как его диагностическая ценность наиболее высока (сила рекомендаций А).
Для удобства и оптимизации времени на приеме для врачей был разработан алгоритм диагностики невропатической боли, который состоит из нескольких шагов.
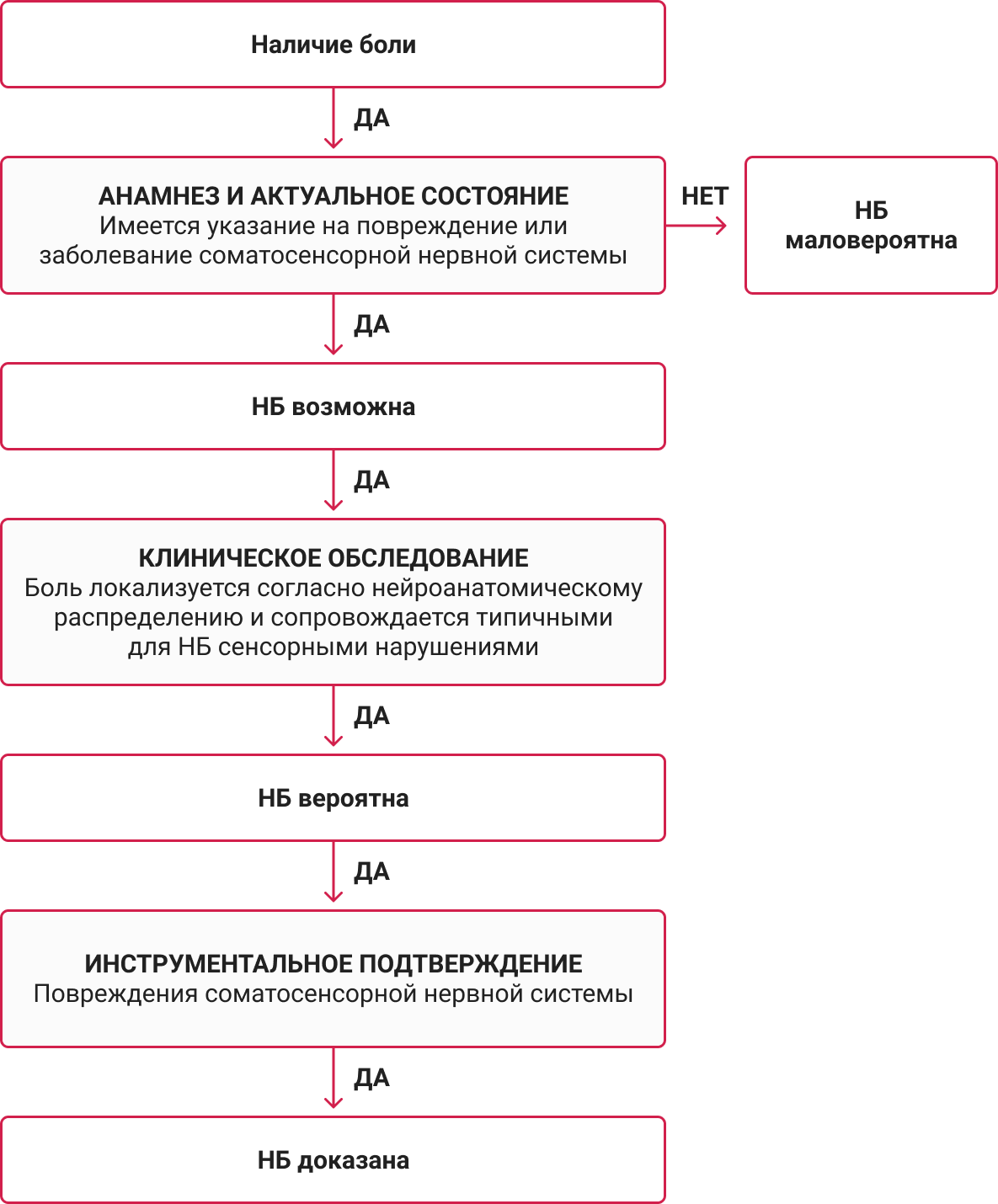
Рекомендуется вести детальную регистрацию всех сенсорных нарушений, например, отмечать их на схеме тела человека, что даст возможность отследить динамику при повторных обследованиях.
Вспомогательные методы обследования, помогающие определить характер, локализацию и выраженность поражения нервной системы:
- электронейромиография (ЭНМГ);
- исследование соматосенсорных вызванных потенциалов головного и спинного мозга;
- рентгеновская компьютерная и магнитно-резонансная томография и др.
Также к наиболее простым и доступным способам для верификации и количественной оценки невропатической боли относится использование специальных шкал и опросников, например, диагностический опросник невропатической боли DN4 и опросник painDETECT.
Данный опросник состоит из двух блоков: первый блок из 7 вопросов заполняется на основании опроса пациента, второй блок из 3 вопросов – на основании клинического осмотра.
Если сумма баллов составляет больше 4, то вероятность наличия у пациента НБ высокая.
Этот опросник правильно идентифицирует НБ у 86 % пациентов, а также обладает высоким уровнем чувствительности (82,9 %) и специфичности (89,9 %).
Скачать и распечатать диагностический опросник невропатической боли DN4 вы можете здесь.
Опросник painDETECT предназначен для заполнения пациентом (при последующем подсчете баллов врачом) и состоит из схемы распределения болевых расстройств в виде картинки, визуально-аналоговой шкалы (ВАШ) и опросника, направленного на выявление спонтанных и вызванных симптомов невропатической боли. Также благодаря рисунку можно оценить характер течения боли: постоянный, приступообразный, постоянный с приступами и т. д.
Результат тестирования считается:
- положительным (высокая вероятность наличия НБ) если сумма баллов в опроснике составляет от 19 до 38;
- отрицательным при сумме баллов от 0 до 12;
- неопределенным, если сумма баллов составляет от 13 до 18.
Данный опросник наиболее полно отражает различные параметры боли, а также позволяет отследить картину болевого синдрома в динамике.
Его прогностическая точность составляет 83 %, чувствительность – 85 %, а специфичность – 80 %.
Скачать и распечатать опросник painDETECT вы можете здесь.
Как и при других видах боли, для оценки степени тяжести болевого синдрома при НБ рекомендуется использовать шкалы интенсивности боли: ВАШ, цифровую рейтинговую шкалу или балльную шкалу Ликерта. Использование данных шкал также позволяет оценить боль в динамике. Диагностическая ценность ВАШ – высокая (сила рекомендаций А).
Подход к лечению пациентов с невропатической болью должен быть комплексным и индивидуализированным. Необходимо учитывать возможную многокомпонентность болевого синдрома – наличие его индивидуальных составляющих (ноцицептивного, невропатического, дисфункционального/психогенного компонентов).
В рамках комплексной терапии можно использовать следующие методы:
- терапия основного заболевания;
- фармакотерапия болевого синдрома;
- немедикаментозные методы лечения боли;
- малоинвазивные и хирургические методы терапии боли;
- терапия сопутствующих боли расстройств.
Фармакотерапия является основой лечения и должна учитывать следующие положения:
- необходимость формирования адекватных ожиданий пациента от лечения;
- старт терапии с более низких доз с плавной титрацией до средних и максимальных с учетом переносимости;
- прогнозирование и мониторинг НЯ терапии;
- достаточная длительность терапии;
- непрерывность и комплексность лечения.
Более детально принципы и подходы к терапии НБ изложены в таблице.
- Оценка соматического статуса (возраст, наличие артериальной гипертонии, инфаркта миокарда и фибрилляции предсердий, хронической сердечной недостаточности, атриовентрикулярной блокады, нарушений системы кроветворения, глаукомы, аденомы предстательной железы, нарушений функции почек (снижение скорости клубочковой фильтрации) и печени, эпилепсии и др.).
- Влияние и оценка степени тяжести коморбидных расстройств (депрессия, тревога, нарушения сна).
- Учет количества одновременно принимаемых препаратов.
- Оценка когнитивного статуса, риска суицида и злоупотребления ЛС.
Формирование ожиданий пациента:
- длительность, непрерывность и комплексность терапии;
- хороший результат терапии – 30–50 % снижения интенсивности боли;
- возможность развития побочных эффектов.
- Предпочтение следует отдавать монотерапии и препаратам с низким риском межлекарственных взаимодействий.
- Выбор средств терапии с учетом коморбидных боли расстройств.
- Оценка риска возникновения побочных эффектов.
Рассмотреть возможность назначения средств дополнительной терапии НБ и патогенетической терапии основного заболевания, явившегося причиной боли.
Рассмотреть необходимость применения малоинвазивных методов и возможность дополнительного назначения нелекарственных методов лечения боли, в том числе когнитивно-поведенческой терапии.
системной терапии
Начальный этап Начальный этап системной терапии (1–4 недели)
- Старт терапии: первый прием препарата – вечером.
- Титрование дозы согласно инструкции по медицинскому применению ЛС, в ряде случаев требуется более медленная титрация.
- У пожилых и ослабленных больных применяются более низкие дозы.
- Оценка эффективности и безопасности терапии каждые 3–7 дней.
Продолжение терапии / подбор
- Титрация до средних и максимальных доз с учетом переносимости.
- Оценка приверженности к терапии.
- Оценка эффективности и безопасности в процессе терапии – каждые 2–4 недели.
- Длительность терапии до решения об эффективности зависит от основного заболевания, но не менее 4–12 недель с учетом периода титрации.
- При неэффективности монотерапии препаратом первой линии, замена на другой препарат первой линии, отличающийся по механизму действия.
- При неэффективности монотерапии – подбор рациональных комбинаций из препаратов первой, а затем второй и третьей линий.
- При наличии фармакорезистентной НБ рассмотреть возможность хирургических методов лечения боли.